O nejčastějších příčinách předčasných porodů s Patrikem Šimjákem

Tereza Axmannová
26. 7. 2022
Předčasný porod je nemilým překvapením. Zaskočené ženy, které toto překvapení zastihlo, si později často kladou otázku, co mohly během těhotenství dělat jinak, aby snížily riziko předčasného porodu nebo jej alespoň trochu oddálily. Lze to vůbec? A pokud vím, že mi z nějakého důvodu předčasný porod hrozí, lze se na něj vůbec připravit?
“Předčasný porod postihne každoročně přibližně 8 % těhotných žen. Polovina ze všech předčasných porodů postihne ženy s do té doby fyziologickým průběhem těhotenství, které nemají žádné známé rizikové faktory předčasného porodu,” uvádí MUDr. Patrik Šimják, Ph.D. z Gynekologicko-porodnické kliniky 1. LF UK a VFN v Praze, který nám na toto téma poskytl rozhovor.
Medailonek:
Patrik Šimják je specialista v oboru perinatologie a feto-maternální medicíny. Působí na Gynekologicko-porodnické klinice 1. LF UK a VFN v Praze. V současné době pracuje v Centru fetální medicíny a na oddělení rizikového a patologického těhotenství. Jeho hlavním klinickým zájmem je prenatální diagnostika, feto-maternální a perinatální medicína. Aktivně se podílí na řadě výzkumných projektů týkajících se diabetu v těhotenství, preeklampsie, předčasného porodu a intrahepatální cholestázy v těhotenství.
Předčasně může zničehonic porodit i žena, která zažívá bezproblémové těhotenství. Jaká jsou současná obecná režimová doporučení pro prevenci předčasného porodu pro normální, fyziologické těhotenství?
Existuje několik zásad, jejichž dodržování snižuje riziko předčasného porodu. Mezi ně patří zanechání kouření, plánování těhotenství optimálně mezi 19.–35. rokem věku ženy a nejdříve 6 měsíců po předchozím vaginálním porodu, nebo alespoň 12 měsíců po císařském řezu. Předčasným porodem jsou také více ohrožené ženy se špatnou životosprávou, jejichž hmotnost je nižší než 50 kg, či ženy se nedostačujícím socioekonomickým zázemím. Pokud žena podstupuje umělé oplodnění, je zásadní, aby se zavádělo jediné embryo. Případné vícečetné těhotenství významně zvyšuje riziko předčasného porodu a dalších komplikací.
Je vhodné, aby těhotné ženy konzumovaly vitamínové doplňky stravy? Co by měly minimálně ve své stravě posílit?
Ženám, které plánují těhotenství, lze doporučit pravidelnou konzumaci mořských ryb a příjem vitamínu D, jelikož značná část dospělé populace trpí hypovitaminózou, a to zejména v zimních měsících.
Jak zvyšuje kouření riziko předčasného porodu?
Přibližně 10-15 % žen, které kouří, porodí předčasně. Předčasný porod je v tomto případě často lékařsky indikovaný z důvodu komplikací na straně plodu, jelikož kouření poškozuje placentu.
Jaké jsou v současnosti u nás nejčastější příčiny předčasných porodů?
Předčasný porod může mít celou řadu příčin. Nejčastěji se na něm podílí nitroděložní (intraamniální) infekce nebo neinfekční zánět. Jindy může být příčina imunitní, kdy mateřský organismus těhotenství netoleruje. Další příčinou může být nadměrné rozepětí dělohy. Může vést k předčasnému porušení plodových obalů a odtoku vody. To se často stane, pokud má plod hodné plodové vody. Riziko předčasného porodu také zvyšují zákroky na děložním čípku, zejména opakované konizace pro nález přednádorového stavu na čípku.
Lze spolehlivě určit příčinu předčasného porodu?
Spolehlivě určit, co předčasný porod vyvolalo, není vždy jednoduché. Důvodem je, že celý proces probíhá po dlouhou dobu skrytě. Příznaky se u ženy projeví až poměrně pozdě, přitom jsou ale stále stejné, bez ohledu na vyvolávající příčinu. Ne vždy se nám tak daří odhalit příčinu před tím, než samotný předčasný porod nastane. Na druhou stranu, naše možnosti léčit příčinu, a tím zcela zabránit předčasnému porodu, jsou zatím stále omezené.
Kolik žen během gravidity prodělá nějakou infekci a kolik z toho končí předčasným porodem? Které infekce nejčastěji končí předčasným porodem a co má těhotná dělat, když zjistí, že má danou infekci?
Prakticky jakákoli systémová infekce může vést k předčasnému porodu. Pod pojmem systémová myslíme takové infekce, které doprovázejí vysoké teploty, alespoň 38,5 C. Při teplotách se bakterie šíří krevním oběhem a mohou se dostat až do dělohy, kde mohou způsobit zánět. Může se to stát například při infekci ledvin, nebo i zánětu zubů. Infekce se do dělohy může dostat i z pochvy nebo děložního čípku. Typickým původcem pak může být ureaplasma, chlamydie ale třeba také gardnerela vaginosis způsobující bakteriální vaginózu.
Zásadní z hlediska prevence předčasného porodu je prevence těchto infekcí, což znamená zodpovědné sexuální chování, pečování o dobrý stav chrupu a pečlivá léčba močových infekcí.
Lze nějak napomoci vytvoření imunologické tolerance v těhotenství?
Zlepšením imunologické tolerance se zabývá reprodukční imunologie. Vyšetření je indikované u žen, které za sebou mají těhotenské neúspěchy. V případě, že je diagnostikována taková porucha, lze imunitní toleranci ovlivnit podáváním vaginálního progesteronu, nízkomolekulárního heparinu, kortikosteroidů nebo imunoglobulinů.
Co radíte těhotným ženám, které v minulosti podstoupily interrupci nebo je potkal potrat? Je potřeba, aby v těhotenství dodržovaly nějaká specifická opatření?
Interrupce nebo potrat obvykle nejsou příčinou nedostatečnosti děložního hrdla. Žádná specifická opatření nejsou nutná. Mechanická opora, kterou hrdlo poskytuje těhotenství, je přímo úměrná jeho délce. Vyšší riziko předčasného porodu tudíž mají ženy, které mají kratší hrdlo. Krátké hrdlo se vyskytuje u žen po konizacích nebo trachelektomii, což je vlastně rozsáhlá resekce čípku v případě, že je diagnostikován karcinom děložního hrdla v časném stadiu. Funkci děložního hrdla zlepšuje podávání vaginálního progesteronu, nebo aplikace stehu, tzv. cerkláže v indikovaných případech.
Lze při včasném odhalení poruchy placenty oddálit porod?
Porucha funkce placenty může vést k předčasnému porodu v zásadě dvěma mechanismy. Zaprvé placenta nemusí plnit svojí funkci, což vede k nedostatečnému zásobení plodu důležitými látkami. To ve svém důsledku vede k jeho neprospívání a porodníkovi v určitém momentu nezbude nic jiného, než těhotenství ukončit před 37. týdnem z obav o zdraví plodu. V takovém případě se jedná o tzv. iatrogenní předčasný porod. Zadruhé se může stát, že placenta není optimálně vytvořena, špatně přiléhá k děložní stěně a v průběhu těhotenství dochází k opakovaným epizodám krvácení, nebo se na ultrazvuku objevují hematomy za placentou. Krev pak obsahuje mimo jiné řadu enzymů, které mohou poškozovat plodové obaly, což má za následek předčasný odtok plodové vody, který s vysokou pravděpodobností povede také k předčasnému porodu.
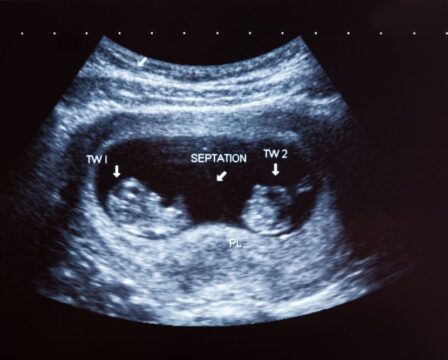
Jakou šanci na donošení mají dvojčata a trojčata? Jaká jsou preventivní doporučení pro těhotnou při vícečetném těhotenství?
Vícečetné těhotenství zvyšuje riziko předčasného porodu, ale také riziko dalších komplikací, které mohou být jeho důvodem, přestože spontánní děložní činnost nenastala. Z hlediska prognózy je zcela zásadní četnost těhotenství, chorionicita (počet placent) a amnionicita (počet amniálních vaků). Nejčastější a nejméně rizikovou situací je stav, kdy jsou v děloze plody dva a každý má svou placentu. V těchto případech je naší snahou těhotenství udržet až do termínu. Taková těhotenství nejčastěji končí porodem kolem 37. týdne, ale značná část dětí se také narodí až po ukončeném 38. týdnu. Na druhou stranu, pokud dvojčata sdílí jednu placentu (jsou monochoriální), nebo žena čeká trojčata, je těhotenství vždy ukončováno před 37. týdnem (37+0). Jedná se totiž o rizikové stavy zatížené vysokou morbiditou a mortalitou na straně dětí.
Nedostatečnost děložního hrdla způsobí až 25% potratů v druhém trimestru. Lze jí zabránit?
Jaké jsou zdravotní prognózy extrémně předčasně narozených dětí (pod 28. tt)?
Prognóza předčasně narozeného dítěte záleží nejvíce na týdnu těhotenství, ve kterém se má narodit. Zejména v případech extrémní nezralosti je každý týden, ale i den, maximálně důležitý.
Obecně lze říct, že počínaje 24.týdnem přežije více než 50 % předčasně narozených dětí. S každým dalším týdnem se tato pravděpodobnost rapidně zvyšuje a také se snižuje pravděpodobnost, že dítě bude mít závažnou nemoc z nezralosti, která bude mít vliv na kvalitu jeho života.
Jaký potenciál současné medicíny vidíte v možnosti snižování hranice životaschopnosti?
Myslím si, že hranice životaschopnosti narazila na svůj limit. Plod mladší 22. týdnů nemůže přežít, jelikož nemá vyvinuté plíce a nemůže dýchat. Aby přežil, je potřeba dostávat kyslík do těla jinou cestou. Nicméně se do budoucna jako velice perspektivní jeví použití tzv. umělé dělohy. To si lze představit tak, že pokud z nějakého důvodu dojde k předčasnému porodu před 22. týdnem (což bychom dnešní perspektivou považovali za potrat), lze plod umístit do nádoby s „umělou plodovou vodou“ a pomocí kanylace pupečníku plod vyživovat do doby, než je schopen přežít bez podpory. Tento koncept je již intenzivně testován v laboratořích, nicméně aby byl vůbec uveden do praxe, zbývá vyřešit ještě celou řadu zásadních otázek. Zatím se ale tento koncept jeví perspektivně.
Děkuji za rozhovor.